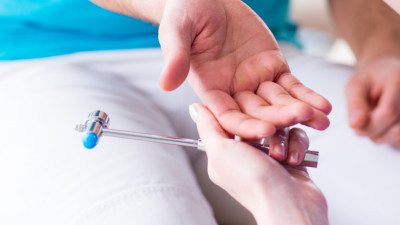
Inzulinová pumpa je přístroj, který pacient nosí na těle a který mu dávkuje inzulin. Nejčastěji nosí pumpu osoby s diabetem 1. typu, někdy je však užívána i lidmi s jiným typem diabetu. Existují různé pumpy, které se liší svým vzhledem i funkcemi. S inzulinovou pumpou je možné přesněji dávkovat inzulin v porovnání s léčbou inzulinovými pery, avšak pro dobré výsledky léčby je potřeba, aby byl člověk s cukrovkou aktivně součinný na své léčbě a pumpu správně používal.
Inzulinová pumpa – základní informace

Jak pumpa vypadá?
Samotná inzulinová pumpa je veliká asi jako balíček karet, má v sobě baterii, zásobník na inzulin, motor, který zásobník pohání, a čip, v němž jsou obsaženy informace o dávkování inzulinu. Ze zásobníku pumpy je inzulin veden hadičkou do kanyly, což je drobná teflonová či kovová trubička umístěná v podkoží. Kanyla slouží k podávání inzulinu do těla pacienta. Pumpa se ovládá tlačítky, některé pumpy je možné ovládat i z mobilního telefonu.
Jaké jsou výhody léčby pumpou?
Na inzulinové pumpě je možné přesně naprogramovat dávku inzulinu, kterou pacient potřebuje. Na rozdíl od inzulinových per lze podat i velmi malé dávky (např. 0,05 jednotky), což usnadňuje léčbu osob s velmi nízkou potřebou inzulinu. Dávku inzulinu je možné kdykoliv zvýšit, snížit, či dokonce její podání zcela zastavit, čehož využívají zejména sportovci a lidé s proměnlivou potřebou inzulinu. Některé pumpy umějí komunikovat se senzory na měření hladiny cukru a částečně automaticky upravit dávku inzulinu, čímž aktivně pomáhají pacientovi kontrolovat glykemie a do jisté míry mu tím usnadňují práci s kompenzací cukrovky.
Má pumpa nějaká omezení?
Inzulinovou pumpu je nutné prakticky neustále nosit na těle, odpojit ji lze obvykle pouze zhruba na hodinu, při delším období odpojení by již pacientovi mohl chybět inzulin. Časté jsou obavy z překážení hadičky infuzního setu a umístění pumpy (např. do kapsy či za pásek), v praxi si však na přístroj naprostá většina pacientů velice rychle zvykne a nevadí jim. S léčbou pumpou přichází pro člověka s diabetem nové povinnosti, například přepichovat kanylu infuzního setu, měnit zásobník a baterii či stahovat data z pumpy do počítače. Nejlepších výsledků při léčbě pumpou dosahují uživatelé, kteří cíleně dávkují inzulin k jídlu a na korekci hyperglykemie, například pomocí bolusového kalkulátoru. K jeho použití je však nutné umět počítat či alespoň odhadovat sacharidy v jídle.
Podle čeho vybírat?
Inzulinovou pumpu vybírá pacient ve spolupráci se svým lékařem a diabetologickou sestrou. Je důležité mít možnost se na pumpy podívat naživo, prozkoumat tlačítka, displej i ovládání přístroje. Diabetologická sestra poradí s různými funkcemi různých pump a s rozdíly mezi nimi. Některé pumpy dovedou komunikovat se senzorem a částečně samostatně upravovat dávku inzulinu (tzv. hybridní uzavřené okruhy). U těchto pump lékař spolu s pacientem volí nejvhodnější systém a algoritmus dávkování inzulinu. Může být přínosné se zeptat na zkušenosti i ostatních uživatelů inzulinových pump. Pumpa je předepisována na čtyři roky, proto je dobré vybírat pečlivě.
Autor: MUDr. Klára Sochorová, lékař Klinika diabetologie, IKEM
Mohlo by vás zajímat

MySugr
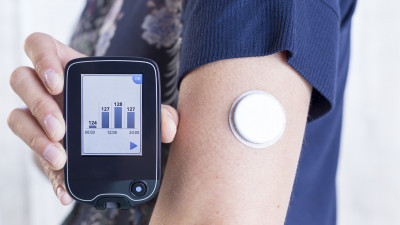
Hybridní uzavřený okruh v léčbě diabetu

Cukrovka u dětí